

前言
深秋来临,气温逐渐降低。
许多地区昼夜及室内外的温差较大,寒冷使血管收缩、造成血压波动以及血管内斑块不稳定,增加了出现栓塞的风险,使脑部供血减少,严重时出现脑缺血,因此秋冬往往是脑卒中的高发季节。
脑卒中由于其高发病率、高复发率、高致残率以及高死亡率,被我国疾病预防控制中心冠以人民生命健康的“头号杀手”的称号。
TIA(下文解释)作为卒中的预警信号,常由于症状自行缓解未被受到重视。研究表明TIA后90天内,发生卒中的风险最高,TIA患者中约有9-17%在90天内会出现为卒中,其中近半数发生在TIA后最初的2天。因此了解TIA对于预防卒中十分重要。
短暂性脑缺血
01
定义
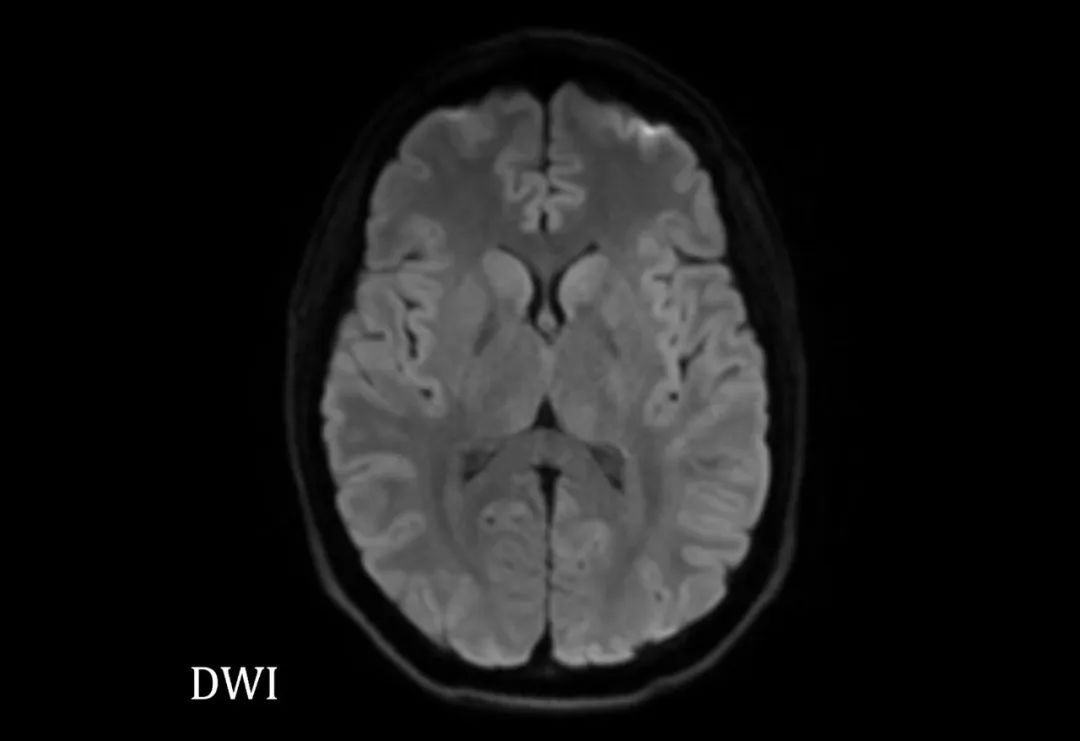
短暂性脑缺血(Transient ischemic attack, TIA)也被称为小中风(mini-stroke),JAMA在2022年2月的一篇文章中也提到应该将TIA称为轻微的缺血性中风。TIA是由于局部脑缺血引起的突发且短暂的神经功能障碍,同时不伴有永久性的脑梗死(如DWI检查显示阴性结果)。TIA与缺血性脑卒中类似,但大部分TIA症状持续时间小于1小时。如果症状在1小时内缓解,则不太容易形成梗死灶。
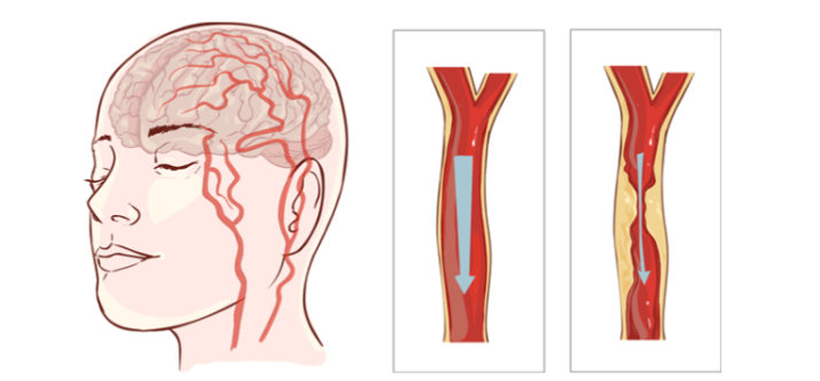
脑卒中(Cerebral stroke)就是我们常说的”中风”,是一种急性脑血管疾病。
中风有两个主要原因:动脉阻塞(缺血性中风)或血管破裂(出血性中风)。有些人可能只是暂时性脑血流中断,称为短暂性脑缺血发作(TIA),不会导致持久症状。但是在TIA发作后的24小时内,发生脑卒中的危险大大上升。
我国也在2021年发布了短暂性脑缺血发作早期诊治指导规范,并认为短暂性脑缺血发作(TIA)和脑梗死从本质上来说是缺血性脑损伤这一动态过程的不同阶段。临床上经常使用颈动脉内膜切除术或支架植入术、给与抗血小板药物、或抗凝治疗来减少某些类型的TIA发作后的脑卒中风险。
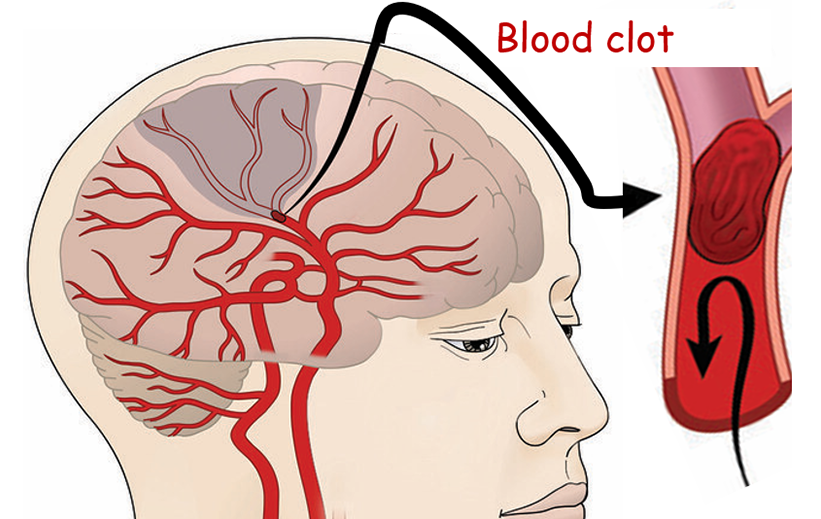
2019年的一篇文章根据近30年的数据进行分析表明卒中已成为了全球第二大死亡原因(占总死亡人数的11.6%)以及全球第三大致死亡及伤残(DALYs)原因(占全球总DALYs的5.7%)。而所有卒中新发病例中62.4%为缺血性卒中(Ischemic stroke, IS)。
中风的情况可能会改善,也可能随着时间的推移恶化。大约87%的中风患者都不会出现生命危险,但大多数中风患者的生活能力较低,且需要物理治疗来提高生活质量;而短暂性脑缺血发作后症状一般会完全缓解,但通常会继续出现复发性短暂性脑出血,或者在最初TIA发作后的几分钟、几天或几周内出现中风。

因此了解卒中和TIA并进行相应的预防是十分重要的。
02
症状及检查方法
短暂性脑缺血发作与缺血性脑卒中(最常见的卒中类型)的发病原因相同——血栓阻塞了部分大脑的血液供应。但短暂性脑缺血一旦发作,其堵塞短暂且无永久性损害。
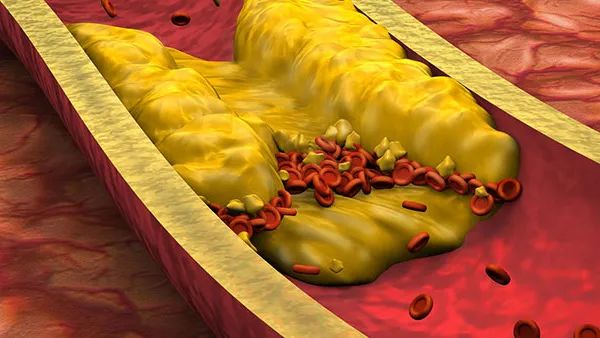
其发作的根本原因通常是:为大脑提供氧气和营养的动脉或其分支中出现积聚含胆固醇脂肪的沉积物(动脉粥样硬化斑块)。斑块会减少通过动脉的血流量或导致血栓的形成。血栓从体内某处血管转移到为大脑供血的动脉中,也可导致短暂性脑缺血发作。
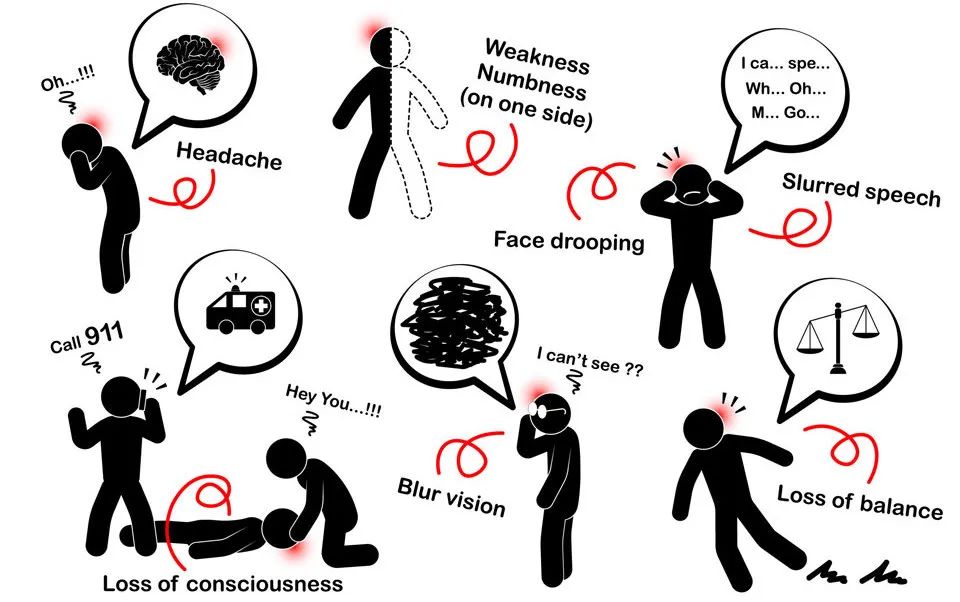
短暂性脑缺血发作通常持续几分钟。大多数症状和体征在一小时内消失,但少数人的症状持续长达 24 小时。短暂性脑缺血发作(TIA)的体征和症状类似于卒中早期发现的症状和体征,可能包括突发以下症状:
面部、手臂或腿部(通常在身体一侧)虚弱、瘫痪或麻痹;
言语含糊不清或难以理解他人;
一只或两只眼睛失明或复视;
眩晕或失去平衡或协调能力,行走困难。
患者可能多次出现短暂性脑缺血,但反复出现的体征和症状可能有所不同,具体取决于所累及的大脑区域: 颈内动脉系统TIA :临床表现与受累血管分布有关。大脑中动脉供血区TIA可出现缺血对侧肢体的单瘫、轻偏瘫、面瘫和舌瘫,可伴有偏身感觉障碍和对侧同向偏盲等。大脑前动脉供血区TIA可出现人格和情感障碍、对侧下肢无力等。颈内动脉主干TIA主要表现为眼动脉交叉瘫等。 椎-基底动脉系统TIA:最常表现为眩晕、平衡障碍、眼球运动异常和复视。可有单侧或双侧面目、口周麻木,单独出现或伴有对侧肢体瘫痪、感觉障碍,呈现典型或不典型的脑干缺血综合征。
同时也可以通过影像学来辅助检查TIA:
通过超声波检查方法来探查颈动脉是否出现异常狭窄或凝血;
使用CT (X射线计算机断层成像扫描)或 CTA (计算机断层扫描血管造影)扫描来评估颈部和脑部的动脉狭窄程度。
如果上述检查方法均无法得出明确的诊断结果,则可以进行MRI核磁共振(磁共振成像)或MRA磁共振血管造影术 (血管造影),通过动脉全面成像来进行诊断。
*如果患者体内存在心脏起搏器或其他金属物品则不推荐核磁共振技术。(强磁场会干扰到植入物)
对于症状持续30分钟以上的患者使用DWI作为主要诊断技术手段,如未发现急性脑梗死证据,诊断为影像学确诊TIA。
03
危险因素及预防
与卒中的危险因素相同,TIA的危险因素也分为可控危险因素和不可控危险因素:
年龄、性别、家族史。有研究表明年龄超过55岁后卒中的概率会加倍,而男性出现TIA的风险更高。
高血压、糖尿病以及心脏病患者、脂代谢异常患者。
吸烟、肥胖以及体力活动不足等不良的生活方式增加了患病概率。
我国在2021年发布的短暂性脑缺血发作早期诊治指导规范中针对上述几点危险因素介绍了针对性的控制方法:
1
高血压
(1)既往未接受降压治疗的TIA患者,发病数天后如果收缩压≥140mmHg或舒张压≥90mmHg,应开始降压治疗;对于血压<140/90mmHg的患者降压效果并不明显。
(2)既往有高血压病史且长期接受降压药物治疗的TIA患者,如果没有绝对禁忌,发病后数天应重新开始降压治疗。
(3)由于颅内大动脉粥样硬化性狭窄(狭窄率为70%~99%)导致的TIA患者,推荐将收缩压降至140mmHg以下、舒张压降至90mmHg以下。由于低血流动力学原因导致的TIA患者,应权衡降压速度与幅度对患者耐受性及血流动力学的影响。
(4)抗高血压药物种类和剂量的选择以及降压目标值应个体化,应全面考虑药物、脑卒中的特点和患者三方面因素。
2
脂代谢异常
(1)对于非心源性TIA患者,无论是否伴有其他动脉粥样硬化证据,推荐给予强化他汀类药物长期治疗以减少脑卒中和心血管事件的风险。有证据表明, 当LDL-C下降≥50%或 LDL≤70mg/dl(1.8mmol/L)时,二级预防更为有效。
(2)对于LDL-C≥100mg/dl(2.6mmol/L)的非心源性TIA患者,推荐应用强化他汀类药物治疗,以降低脑卒中和心血管事件风险;对于LDL-C<100mg/dl(2.6mmol/L)的TIA患者,目前虽缺乏证据,但仍推荐应用强化他汀类药物治疗。
(3)由颅内外大动脉粥样硬化性狭窄(狭窄率为70%~99%)导致的TIA患者,推荐应用高强度他汀类药物长期治疗以减少脑卒中和心血管事件风险,推荐目标值为LDL-C≤70mg/dl(1.8mmol/L)。
(4)长期使用他汀类药物治疗总体上是安全的。有脑出血病史的非心源性TIA患者应权衡风险和获益合理使用。
(5)他汀类药物治疗期间,如果监测指标持续异常并排除其他影响因素,或出现与指标异常相应的临床表现,应及时减药或停药观察(参考:肝酶超过3倍正常值上限,应减药观察;肌酶超过5倍正常值上限,应停药观察);老年人或合并严重脏器功能不全的患者,初始剂量不宜过大。

3
糖代谢异常和糖尿病
(1)TIA患者糖代谢异常的患病率高,糖尿病和糖尿病前期是缺血性脑卒中患者脑卒中复发或死亡的独立危险因素,临床医师应提高对 TIA 患者血糖管理的重视。
(2)TIA患者发病后均应接受空腹血糖、糖化血红蛋白监测,无明确糖尿病病史的患者在急性期后应常规接受口服葡萄糖耐量试验来筛查糖代谢异常和糖尿病。
(3)对糖尿病或糖尿病前期患者进行生活方式和/或药物干预能减少缺血性脑卒中和TIA事件的发生率,推荐HbA1c治疗目标为<7%。降血糖方案应充分考虑患者的临床特点和药物的安全性,制订个体化的血糖控制目标,要警惕低血糖事件带来的危害。
(4)TIA患者在控制血糖水平的同时,还应对患者的其他危险因素进行全面综合的管理。
(5)伴有胰岛素抵抗的TIA患者可以根据个体化情况给予口服吡格列酮预防脑卒中发生,但要注意治疗带来的骨折等风险。新证据:研究表明,伴有胰岛素抵抗的患者脑卒中发生风险显著升高,且伴有胰岛素抵抗的急性缺血性脑卒中患者溶栓后预后不良。

4
吸烟
(1)建议有吸烟史的缺血性脑卒中或TIA患者戒烟。
(2)建议缺血性脑卒中或TIA患者避免被动吸烟,远离吸烟场所。
(3)可能有效的戒烟手段包括劝告、应用尼古丁替代产品或口服戒烟药物。

5
睡眠呼吸暂停
(1)鼓励有条件的医院对TIA患者进行睡眠呼吸监测。

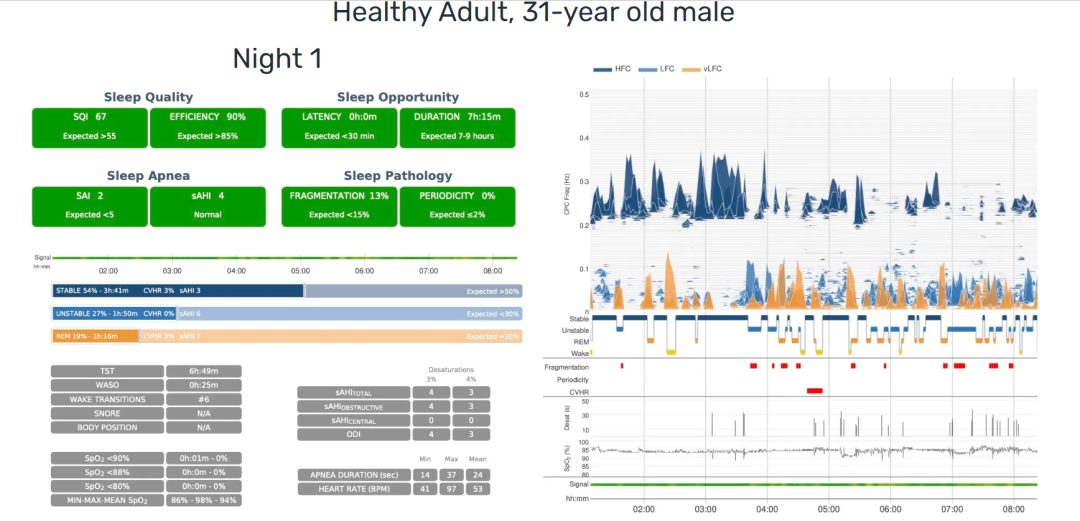
图为Sleepimage便携式睡眠监测设备及其结果报告
哈佛大学医学院睡眠医学中心提出了利用综合考虑呼吸信号和ECG信号的算法,即心肺耦合分析方法(Cardiopulmonary Coupling,CPC)。
Sleepimage可以收集和记录佩戴者的心率、体动等睡眠数据,根据科学的计算原理,推导睡眠呼吸事件,用于筛查和评估睡眠质量。
(2)使用持续正压通气(Continuous positive airways pressure,CPAP)可以改善合并睡眠呼吸暂停综合征的TIA患者的预后,可考虑对这些患者进行CPAP治疗。
*持续正压通气(continuous positive airways pressure,CPAP):用面罩将持续的正压气流送入气道.用此种方式给氧。能使肺泡在呼气末保持一定压力,增加功能残气量,防止肺泡萎陷,从而改变通气和换气功能。
6
高同型半胱氨酸血症
对于近期发生缺血性脑卒中或TIA且血同型半胱氨酸轻度到中度增高的患者,补充叶酸、维生素B6以及维生素B12可以降低同型半胱氨酸水平。尚无足够证据支持降低同型半胱氨酸水平能够减少脑卒中复发风险。

同时和其他心血管疾病相同,心血管危险因素的管理在卒中的二级预防中非常重要。欧洲卒中组织也提出如短暂性脑缺血发作的血管区域有严重颅内狭窄,通常不建议采用血管成形术和支架置入术作为预防复发的方法,首选与危险因素相关的生活方式改变和短期双重抗血小板治疗。一般通过药物结合生活方式的改变可以有效改善心血管的健康状况,比如健康饮食和运动:
减少饮食中的胆固醇和脂肪,尤其是饱和脂肪和反式脂肪,可以减少动脉内斑块的堆积。多吃水果和蔬菜;限制钠的摄入量。
戒烟、降血脂、控制血压和血糖辅以一定程度的体力活动。在改变静坐少动的生活方式的同时应该鼓励患者在监督和安全的情况下进行运动。推荐进行一些长时间低强度的有氧运动。

结语
虽然TIA症状持续时间较短,但是作为脑血管健康问题的重要预警,需要我们引起重视。
了解成因并采取针对性预防措施,可以很好地帮助我们降低不良心血管事件的发生率,保持较高的生活质量。许多数据都表明卒中的发生愈加趋于年轻化,良好的生活方式可以有效改善和预防绝大多数的心血管疾病。
参考文献
[1] Clissold B, Phan T G, Ly J, 等. Current aspects of TIA management[J]. Journal of Clinical Neuroscience, 2020, 72: 20–25.
[2] Easton J D, Johnston S C. Time to Retire the Concept of Transient Ischemic Attack[J]. JAMA, 2022, 327(9): 813.
[3] Fonseca A C, Merwick Á, Dennis M, 等. European Stroke Organisation (ESO) guidelines on management of transient ischaemic attack[J]. European Stroke Journal, 2021, 6(2): CLXIII–CLXXXVI.
关注PE
一起学习

